TEIGNES DU CUIR CHEVELU
Sommaire
- DEFINITION
Les teignes
sont des affections dues à l'envahissement des cheveux
par des parasites kératinophiles : les dermatophytes. On
distingue :
- les teignes dites sèches
comprenant les teignes tondantes (teignes microsporiques
et teignes trichophytiques) et la teigne favique.
- les teignes
inflammatoires (Kérion).
Pour bien comprendre ce
chapitre, il est indispensable de bien connaître la
classification de Sabouraud qui résume les divers types
du parasitisme pilaire et les agents en cause.
- AGENTS DES TEIGNES -
CLASSIFICATION DE SABOURAUD
| Type microsporique |
type endothrix |
type favique |
type microïde |
type mégaspores |
Le cheveu casse,
il est fluorescent à la
lampe de Wood (la plus belle fluorescence verte),
les spores de 2µ de
diamètre forment autour du cheveu une gaine en
mosaïque,
l'intérieur du cheveu est
rempli de filaments mycéliens,
transmission inter humaine
agents : (M. Audouinii),
animal-homme (M. Canis).
|
Le cheveu
casse, pas de
fluorescence à la lampe de Wood,
le cheveu est bourré de
spores de 4µ de diamètre, il est dit en sac de noix,
transmission strictement
inter humaine,
T. Violaceum
T. Rosaceum
T. Tonsurans
T.Soudanensae
|
le cheveu ne
casse pas, fluorescent
sur toute sa longueur,
a l'intérieur du cheveu :
bulles d'air mycélium (tarse favique),
transmission inter humaine,
agent: Achorion
Schönleïni
|
le cheveu ne
casse pas, il n'est
pas fluorescent à la lumière de Wood,
spores de 2µ de diamètre
disposées en chaînettes autours du cheveu,
a l'intérieur du cheveu:
quelques filaments mycéliens,
transmission: animal-homme,
(souris blanche, cheval, cobaye..)
agent : T.
Mentagrophytes
|
cheveu peut
casser, il n'est pas
fluorescent,
spores de 6µ autours du
cheveu,
filaments mycéliens à
l'intérieur du cheveu,
transmission: animal-
homme,
agent : T. Verrucosum ou
Faviforme (Ochraceum, Album...)
|
| |
|
|
|
|
- MODE D'ATTAQUE DU CHEVEU
(1)
spores sur peau glabre 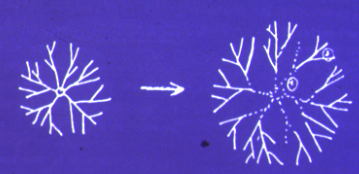
Développement du
dermatophyte avec réaction inflammatoire de la peau et
formation de petites vésiculettes® herpès circiné
(2) quant la spore
rencontre un poil
direction du
champignon
pousse du cheveu
frange d'Adamson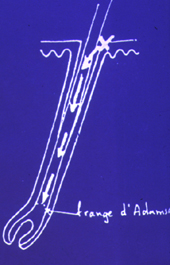
Quand la spore tombe sur la
peau, celle-ci va réagir par une réaction inflammatoire
faite d'érythème, d'œdème et de vésiculation
puis de desquamation secondaire, il se produit une
lésion appelée dermatophytose de la peau glabre
nouvelle terminologie ayant remplacé l'appellation
herpès circiné terme prêtant confusion avec l'herpès
simplex viral.
Quand la spore rencontre un
poil, elle va selon la nature du champignon dont elle est
issue, parasiter le poil selon l'un des cinq types de
parasitisme pilaire décrits par Sabouraud. L'atteinte en
profondeur de poil s'arrête au niveau où commence la
formation de la kératine, ce niveau s'appelle la Frange
d'Adamson
- TEIGNES SECHES
- Teignes Tondantes :
a) Teigne microsporique :
Elle est due à des microsporums
d'origine humaine (M. Audouinii) ou d'origine animale (M.Canis).
Atteint les enfants d'âge scolaire et préscolaire et guérit
spontanément à la puberté ou même avant pour le M. Canis.
La teigne microsporique ne laisse pas de cicatrices après
guérison, la repousse du poil est donc totale. La contagion se
fait d'une façon directe ou indirecte (objets de toilette,
chapeaux...) pour le M. Audouinii ; souvent au contact de
l'animal pour le M. Canis (chat, chien). La lésion commence par
une tache rose qui se couvre rapidement de squames fines,
poudreuses, cendrées et les cheveux cassent à quelques
millimètres de leur émergence (cheveux en poils de brosse). Sur
les plaques, il n'y a pas de cheveux sains. Les plaques sont
généralement peu nombreuses : d'une à deux, rarement plus. Sur
la peau, il existe quelques lésions de dermatophytose de la peau
glabre (herpès circiné) beaucoup plus fréquente avec le M.
Canis. Les cheveux cassés sont fluorescents à la lampe de
Wood.
Le diagnostic biologique se fait
sur l'examen direct du cheveu cassé et sur la culture sur milieu
de Sabouraud. L'examen direct d'un cheveu cassé, éclairci dans
la potasse caustique à 30 ou 4O % retrouve le parasitisme type
microsporique : mycélium rubané à l'intérieur du cheveu,
gaine de spores de 2 µ de diamètre disposée en mosaïque
autour du cheveu. La culture pousse en 5 jours sous le mode d'un
disque de duvet blanc posé sur le milieu de culture, le revers
du tube est jaune orangé pour M. Canis et chamois pour M.
Audouinii. L'examen d'un prélèvement de la culture montre
des fuseaux équinulés à plusieurs logettes et des filaments
mycéliens pour le M. Canis ; des fuseaux en raquettes,
bifides et des filaments mycéliens pour M. Audouinii.
b) Teigne trichophytique :
Due à des trichophytons d'origine
strictement humaine (T. Violaceum, T. Tonsurans, T. Rosaceum,
T. Soudanensae).
Le Trichophyton Violaceum
est pratiquement l'agent exclusif de la teigne trichophytique au
Maghreb. Elle atteint également les enfants d'âge scolaire et
préscolaire, guérit spontanément à la puberté mais jamais
avant. Ne laisse pas d'alopécie cicatricielle après guérison,
sauf parfois pour le Trichophyton Violaceum. La contagion
se fait de façon directe ou indirecte (peignes, brosses,
serviettes... ). Les lésions débutent par des taches roses
nombreuses (plusieurs dizaine, parfois) pouvant passer
inaperçues, puis elles se couvrent de fines pellicules et les
cheveux cassent, souvent très court apparaissant parfois sous la
forme de points noirs (comme des comédons), ailleurs, ils sont
entortillés, tordus en S en Z. Au sein des plaques, émergent
quelques cheveux sains si bien que cette teigne est dite
imparfaitement tondante. Sur la peau glabre, existent quelques
plaques de dermatophytose (herpès circiné).
L'examen du cuir chevelu ne montre
pas de fluorescence à la lumière de Wood.
L'examen microscopique du cheveu
parasité montre un parasitisme endothrix
pur : cheveu bourré de spores de 4
µ de diamètre (cheveu en sac de noix).
La pousse du parasite sur milieu de
Sabouraud est variable selon l'espèce. Elle est de un mois pour Trichophyton
Violaceum qui pousse sous la forme d'une petite montagne
violette sur le milieu de culture. L'examen direct de la culture
montre un mycelium ramifié.
2) Teigne Favique
De transmission inter humaine
stricte, la teigne Favique est due au Trichophyton
schönleinii ou Achorion schönleinii. Atteint les
enfants, les adolescents et les adultes âgés. Quand elle se
rencontre chez les sujets âgés, elle est généralement
contractée dans l'enfance. Elle persiste la vie durant si elle
n'est pas traitée. Elle laisse une alopécie cicatricielle
définitive. La teigne favique sévit par petites endémies et
atteint les gens pauvres et vivant en promiscuité. Son début
est insidieux, se manifeste par des plaques croûteuses
surélevées, grises, jaunâtres ou jaune soufre, irrégulières
de contour, d'étendues variables. Ces plaques sont constituées
de "godets faviques" agglomérés. Le godet est une
cupule centrée par un poil, il est de couleur jaune-soufre, fait
de matière friable (masse compacte de mycelium), d'odeur
"niche de souris". Au-dessous des plaques, la peau est
déprimée, lisse, rouge, inflammatoire ou même ulcérée et
suppurante. Les cheveux persistant par touffes sont ternes,
décolorés, atrophiés. Cette teigne peut s'étendre aux poils
du corps et les ongles sont également plus ou moins atteints.
L'examen à la lampe de Wood montre
des cheveux fluorescents sur toute leur longueur.
Quelques formes cliniques
intéressantes à connaître :
- la forme pityriasique se
manifeste par un pityriasis du cuir chevelu sans godets ni
plaques,
- la forme impétigoïde difficile
à distinguer d'un impétigo,
- la forme alopécique d'emblée.
L'examen du cheveu mis entre lame
et lamelle et ramolli par la Potasse caustique, montre à
l'intérieur :
- des filaments mycéliens sinueux
ou rectilignes se divisant par dichotomie, tri ou tétratomie et
réalisant pour certains d'entre eux des "Tarses
faviques"
- des bulles d'air (tunnels
creusés par le champignon).
La culture sur milieu de Sabouraud
pousse lentement. Elle développe au bout de 1 mois des colonies
blanc jaunâtre comme une morille posée sur le milieu de
culture. L'examen direct d'un prélèvement de la culture montre
des "chandeliers faviques".
3) Traitement des teignes
sèches
Avant l'utilisation de la
griséofulvine et pour mémoire, il est utile de se rappeler que
le traitement des teignes était essentiellement basé sur
l'épilation car les produits utilisés localement n'atteignent
pas la racine du poil, siège de pullulation du parasite.
Trois types d'épilation étaient
à la mode:
- épilation radiotherapique
actuellement complément abandonnée car risque d'alopécie
cicatricielle et de carcinomes baso et spino cellulaires. Il est
à noter que nous continuons à voir actuellement des patients
consultant pour une alopécie cicatricielle ou un carcinome dont
l'origine était une radiothérapie, subie dans l'enfance, pour
teigne. Il s'agit de patients ayant été traités avant les
années 1959-1960 donc avant l'utilisation de la griséofulvine
en thérapeutique humaine.
- épilation par ingestion de sels
de thallium, mais risque de toxicité importante rénale et
nerveuse.
- épilation à la pince donnant
souvent des résultats médiocres.
Toutes ces méthodes sont
actuellement abandonnées au profit de la griséofulvine extraite
de pénicillium griseofulvum (Oxford et coll.) et utilisée pour
la première fois en clinique humaine par Williams (1958). La
griséofulvine a essentiellement un effet fongistatique. La dose
quotidienne est de 1g pour un adulte et de 10 à 20mg/Kg pour un
enfant donnée en 2 prises de préférence au cours d'un repas
gras. La durée du traitement est de 3 à 4 semaines pour une
teigne tondante et de 6 semaines à 2 mois pour une teigne
favique.
La griséofulvine est contre
indiquée chez la femme enceinte, en cas de porphyrie et au cours
d'un traitement par les antivitamines K.
Les effets secondaires à type de
céphalées, vertiges, troubles digestifs ou cutanés à type de
photosensibilisation ou d'éruptions urticariennes peuvent faire
interrompre le traitement.
Le Kètoconazole son
activité et ses effets secondaires sont comparables à celles de
la griséofulvine, mais son coût est plus élevé.
Le traitement local consiste
à tondre les cheveux, à faire des savonnages quotidiens et à
appliquer des produits antifongiques: la préférence est donnée
aux imidazolés.
La guérison est assurée si les
examens mycologiques sont négatifs à 2 prélèvements
effectués à 15 jours d'intervalle.
L'éviction scolaire doit être
très écourtée pour les teignes à dermatophyte anthropophile
si l'enfant est bien soigné; elle serait abusive pour les
teignes à dermatophyte zoophile pour lesquels la contagiosité
inter humaine est pratiquement inexistante.
- Teignes inflammatoires
(Kerion)
Les teignes inflammatoires sont
dues à des dermatophytes zoophiles, l'atteinte se fait au
contact d'un animal parasité, le plus souvent domestique
(bovidés, chevaux, souris blanches, cobayes...). Les agents en
cause sont les trichophytons microïdes (T. Mentagrophytes)
et les mégaspores (T. Verrucosum), rarement d'autres
agents.
Le Kérion : c'est un
macaron inflammatoire de deux à plusieurs cm de diamètre, à
bords formant talus. Plusieurs petits orifices souvent
folliculaires parsèment la lésion. La pression fait sourdre du
pus. Chez l'enfant, le Kérion intéresse le cuir chevelu, chez
l'homme, il se voit au niveau de la barbe mais les autres zones
de la peau peuvent être intéressées : des adénopathies
satellites douloureuses et une altération de l'état général
avec fièvre modérée, céphalées, courbatures peuvent
accompagner les teignes inflammatoires.
L'évolution est spontanément
régressive en quelques jours à plusieurs mois et une cicatrice
résiduelle plus ou moins alopécique persiste.
Traitement des teignes
Inflammatoires
Les pulvérisations à l'eau et les
pansements humides sont utiles pour faire tomber les croûtes. Le
traitement local à base d'imidazolés peut suffire. Dans les
formes étendues, multiples avec manifestations générales on
prescrira en plus des antifongiques par voie générale et des
antibiotiques. L'adjonction d'une corticothérapie par voie
générale préconisée par certains auteurs dans les formes
très inflammatoires doit être une indication d'exception.
Retour
liste des cours
Remarques et commentaires : Dr DENGUEZLI


